Bakteriengifte – direkte Ursache für Schmerz und Entzündung
Erlanger Forscher entdecken neuen Ansatz für die Entwicklung von Medikamenten
Lungenentzündung, Hirnhautentzündung und Sepsis gehören zu den besonders gefürchteten Erkrankungen, denn sie lassen sich nur schwer behandeln. Alle diese Krankheiten haben eines gemeinsam: Sie können von sogenannten Gram-negativen Bakterien ausgelöst werden, zu denen auch viele Krankenhauskeime gehören. Forscher der FAU haben jetzt gezeigt, dass die von diesen Bakterien erzeugten Giftstoffe eine direkte Ursache für starke Schmerzen und Entzündungen sein können. Dieses Ergebnis könnte zur Entwicklung neuer Medikamente beitragen, mit denen sich viele Entzündungserkrankungen besser behandeln lassen.
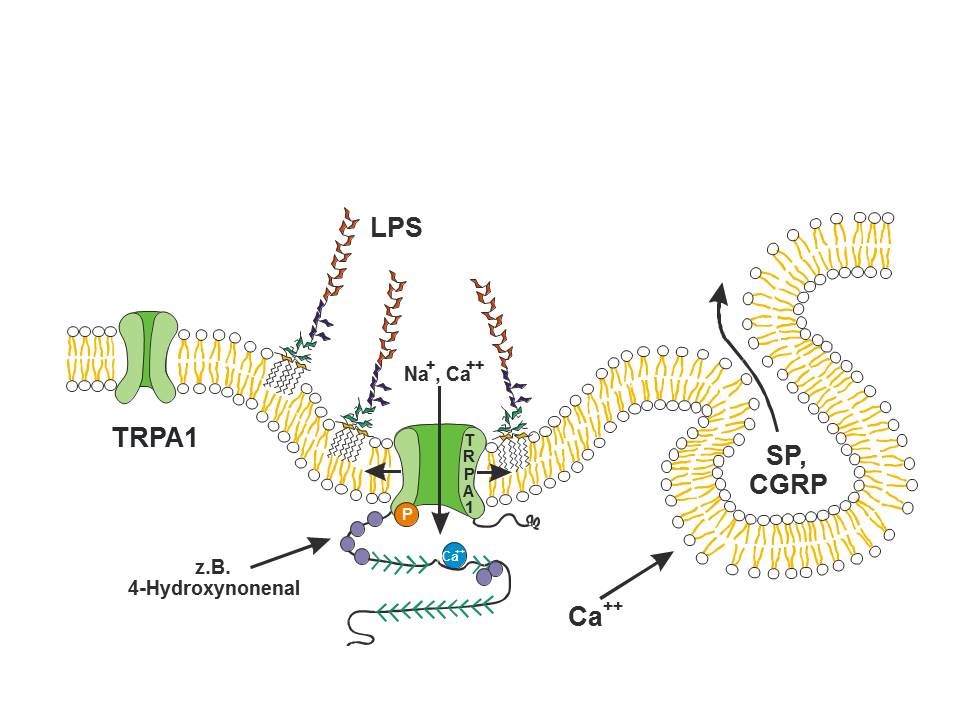
Die Zellwände der Gram-negativen Bakterien werden von Lipopolysacchariden (LPS), fetthaltigen Zuckerkettenmolekülen, stabilisiert. Werden die Bakterien nun vom Immunsystem oder von Antibiotika angegriffen, zerfallen sie und setzen große Mengen der LPS frei. In der Regel wirken die LPS als Signalstoffe und aktivieren die Zellen des Immunsystems. Ein europäisches Forscherteam aus Alicante, Leuven und Erlangen, an dem auch eine Arbeitsgruppe um Prof. Dr. Peter Reeh vom Institut für Physiologie und Pathophysiologie der FAU beteiligt ist, hat entdeckt, dass LPS auch die direkte Ursache für Schmerzen sein können. Sie sind nämlich in der Lage, Nozizeptoren – feine Nervenverästelungen, die Schmerz erzeugen können – zu aktivieren und zu sensibilisieren.
Verantwortlich für die leichte Erregbarkeit der Nervenfasern ist wiederum ein höchst universeller Chemorezeptor – das Eiweißmolekül TRPA1. Es handelt sich dabei um einen Ionenkanal, der in der Zellwand sitzt. Durch diesen Kanal strömen Ionen ein, die die Nerven erregen. Die Folge davon kennt jeder, der schon einmal Zwiebeln geschnitten hat: Der TRPA1 spricht auf den Schadstoff, das „Tränengas“, an und verursacht das unangenehme Brennen in Augen und Nase.
Rezeptor reagiert auf LPS
Die Forscher um Peter Reeh haben nachgewiesen, dass LPS den TRPA1 schnell und direkt ohne Umwege über Immunzellen und Entzündungshormone aktivieren können. „Dabei haben wir gleichzeitig auch einen bisher unbekannten Mechanismus entdeckt“, erklärt Peter Reeh. „Der gemeinsame Fettanteil der LPS-Moleküle scheint sich in die Nervenzellmembran, die ebenfalls aus fettartigen Stoffen besteht, hineinzudrängen und diese dabei einzudellen.“ Die Folge davon: TRPA1 gerät unter Zugspannung, was die Öffnung des Ionenkanals erleichtert – Natrium- und Kalziumionen dringen ein und erregen die feinen Verästelungen der Nerven. „Im Krankheitsfall treten LPS natürlich nicht alleine auf, sondern stets zusammen mit Säuren und anderen Schadstoffen, die durch die bakterielle Entzündung entstehen“, sagt Reeh. Die Forscher der FAU haben zum Beispiel gezeigt, dass bei einem Zusammentreffen von LPS mit solchen Schadstoffen am Rezeptor TRPA1 hochwirksame Signalstoffe, sogenannte Neuropeptide, aus den erregten Nervenfasern ausgeschüttet werden, die die Blutgefäße erweitern, die Durchlässigkeit ihrer Wände steigern und Immunzellen anlocken. Reeh: „ Wenn das an mehreren Stellen im Körper passiert, besteht die Gefahr, dass der Kreislauf zusammenbricht, was wiederum zu einem sogenannten Endotoxinschock führen kann.“
TRPA1-Blocker als Lebensretter?
Für die Pharmaindustrie ist dieses Ergebnis ein weiterer Anlass, ein Mittel gegen TRPA1 zu entwickeln. Denn TRPA1 steht schon lange unter dem Verdacht, eine fatale Rolle bei Asthma, bei Dickdarm- und Bauchspeicheldrüsenentzündung zu spielen. „Vielleicht ließen sich mit einem TRPA1-Blocker auch die oft tödlichen Folgen einer Blutvergiftung abwenden, die zu Ganzkörperentzündung und Multiorganversagen führen kann“, sagt Reeh.
doi:10.1038/ncomms4125
Victor Meseguer, Yeranddy A. Alpizar, Enoch Luis, Sendoa Tajada, Bristol Denlinger, Otto Fajardo, Jan-Albert Manenschijn, Carlos Fernández-Peña, Arturo Talavera, Tatiana Kichko, Belén Navia, Alicia Sánchez, Rosa Señarís, Peter Reeh, María Teresa Pérez-García, José Ramón López-López, Thomas Voets, Carlos Belmonte, Karel Talavera, Félix Viana
Weitere Informationen:
Prof. Dr. Peter Reeh
Tel.: 09131/ 85-22228
reeh@physiologie1.uni-erlangen.de
Dr. Tatjana Kichko
Tel.: 09131/ 85-22692
kichko@physiologie1.uni-erlangen.de